体检发现 3 项指标异常?大概率是慢性肾病早期前兆,别忽视早检查

每年拿到体检报告,面对一连串的数字和符号,很多人往往一头雾水,只要没有看到“癌”字或明显的“↑↓”,便随手放在一边。然而,有一种慢性疾病,它起病隐匿,早期几乎没有明显症状,却能通过常规体检中的几项关键指标露出“马脚”。
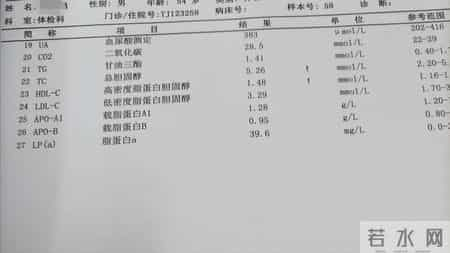
如果您的报告中,肌酐、尿素氮、尿蛋白这三项同时或部分出现异常,哪怕数值只是轻微超出正常范围,也请您务必停下翻页的手,给予高度重视。这很可能是您的肾脏在发出早期、轻微的“求救信号”,提示可能存在慢性肾脏病的风险。
许多人误以为肾脏病离自己很远,或者只有到了“尿毒症”阶段才会被发现。
实际上,根据《柳叶刀》上发布的全球疾病负担研究,慢性肾脏病影响着全球约十分之一的成年人,而中国的患病率同样不容乐观。更严峻的是,早期慢性肾脏病的知晓率极低,很多人是在肾功能已经显著受损时才被确诊,错过了最佳的干预时机。
肾脏是一个“沉默的器官”,代偿能力极强,当它开始“抱怨”时,问题可能已经积累了一段时间。
理解这三项指标:肾脏健康的“晴雨表”要理解为何这三项指标如此重要,我们首先需要明白肾脏的核心功能。肾脏就像我们身体的“超级滤网”和“精密化工厂”,每天过滤血液,排出代谢废物(如肌酐、尿素氮),保留有用物质(如蛋白质),并调节水、电解质和酸碱平衡。
肌酐升高:滤网效率的警示
肌酐是肌肉代谢产生的一种小分子废物,主要通过肾脏滤过排出体外,肾小管几乎不重吸收。血液中的肌酐水平相对稳定。因此,血肌酐值是目前临床上最常用、最重要的评估肾小球滤过功能的指标。当肾脏的滤过功能下降时,肌酐排泄减少,血液中的肌酐浓度就会升高。
需要特别注意的是,肌酐不是一个“早期”敏感指标。由于肾脏代偿能力强,只有当肾小球滤过率下降超过50%时,血肌酐浓度才会开始明显上升。所以,一旦发现血肌酐持续高于正常参考值上限,往往意味着肾功能已经有实质性的损伤。轻度升高就需要警惕,显著升高则提示损伤较重。
尿素氮异常:需综合判断的信号尿素氮是蛋白质分解代谢的主要终末产物,也经由肾脏滤过排
出。它的水平受多种因素影响,除了肾功能,高蛋白饮食、消化道出血、脱水、感染、发烧等都可能使其升高。因此,单纯尿素氮升高,而肌酐正常,可能不完全代表肾脏本身有问题,需要结合其他情况分析。
但是,如果肌酐和尿素氮同时升高,尤其是按一定比例同步升高,则强烈指向肾脏的排泄功能出现了障碍。
尿蛋白阳性:滤网“漏了”的直接证据
这是非常关键的一个早期信号。健康的肾脏滤网(肾小球滤过膜)就像一层精细的筛子,允许小分子废物通过,但会将血液中的蛋白质(如白蛋白)牢牢留住。当肾脏受损,尤其是肾小球滤过膜的结构和电荷屏障受损时,蛋白质就会“漏”到尿液中,形成蛋白尿。

尿常规检查中的“尿蛋白+”,即便是弱阳性(±或+),也值得反复复查和深入检查。持续的蛋白尿不仅是肾脏损伤的标志,其本身也会进一步毒害肾小管,加速肾脏病的进展。可以说,它是慢性肾脏病发生、发展和预后判断的核心指标之一。
当这三项指标,特别是肌酐升高伴有尿蛋白阳性同时出现时,是临床医生高度怀疑存在慢性肾脏病的重要依据。它们从不同角度反映了肾脏的滤过功能和结构完整性可能受到了损害。
为什么说这是“早期前兆”?下一步该怎么办?称之为“早期前兆”,是因为在这个阶段,患者本人可能完全没有任何不适感,或者仅有非常轻微、非特异的表现,如偶尔的乏力、腰部轻微酸胀、夜尿次数稍增(需与前列腺增生等原因鉴别)。此时肾脏的损伤可能还是局部的、可逆的,或处于缓慢进展的早期。
拿到异常报告后,绝对不要自行诊断或恐慌,正确的应对流程至关重要:
第一步:切勿恐慌,但务必重视。 首先确认是否为“一次性”异常。剧烈运动、发热、脱水、女性月经期等因素可能暂时影响结果。建议在排除干扰因素后,于1-2周内复查尿常规和肾功能。
第二步:寻求专业评估。 如果复查后指标依然异常,应立即携带所有报告前往肾内科就诊。医生会进行详细的问诊(了解高血压、糖尿病、痛风、长期用药史、家族史等)和体格检查。
第三步:完成关键深度检查。 为了明确诊断和评估病情,医生通常会建议:
慢性肾脏病如果能在早期(通常指1-3期)被发现和干预,其进展速度可以大大延缓,甚至部分类型可以实现临床缓解,患者完全有可能长期避免进入需要透析或肾移植的终末期阶段。
早期干预的核心是 “病因治疗”和“全面生活管理”:

体检报告单上肌酐、尿素氮、尿蛋白的异常,就像汽车仪表盘上亮起的警示灯。它不意味着车辆立刻会抛锚,但明确提示我们需要停车检查,找出潜在问题。对于肾脏健康而言,忽视这些早期、微弱的信号,可能意味着错过最佳的“维修保养”时机。
请记住,慢性肾脏病的管理,是一场与时间赛跑的“持久战”。早发现、早诊断、早治疗是赢得这场战役的关键。下次体检后,请花几分钟时间,重点关注一下这三项指标。
如有异常,把它看作身体给予的一次宝贵预警,主动迈出就医检查的步伐,这才是对自己健康真正负责的态度。具体的诊断和治疗方案,请务必在专业肾内科医生的全面评估后制定。
参考文献
[1]国家肾脏疾病临床医学研究中心. 中国慢性肾脏病早期评价与管理指南[J]. 中华内科杂志, 2023, 62(9): 10-3.[2]中华医学会肾脏病学分会. 慢性肾脏病筛查诊断及防治指南[J]. 中华肾脏病杂志, 2021, 37(8): 690-70.[3]王海燕. 肾脏病学[M]. 第4版. 北京:人民卫生出版社, 2020.
声明:本文内容均是根据权威医学资料结合个人观点撰写的原创内容,意在科普健康知识请知悉;如有身体不适请咨询专业医生。
相关信息
- 体检发现 3 项指标异常?大概率是慢性肾病早期前兆,别忽视早检查
- 心不足难眠,脾不足多梦,肝不足易醒,1个中成药,调好心脾肝
- 55岁到65岁这十年,惜命最好的方式,不是锻炼,而是做好这几点
- 越来越多的人心梗离世!医生反复提醒:少吃芹菜,多吃这几种食物
- 起床后做好这4件事,你的心脏会感谢你~
- 一降温就腰痛?医生:1个有效缓解腰痛的办法,效果立竿见影
- 车厘子再引热议!医生:糖尿病患者吃它,务必多重视这 3 点
- 肺好不好早晨就知道,看有没有这三种表现,如果没有那么恭喜您
- 高血压最怕的不是中午,而是早晨!医生:清晨这4件事别做
- 肝癌进展 5 个预警信号!忠告:出现一个就就医,别错过干预时机
- 海姆立克急救法更新了,建议家长收藏,关键时刻能救命!
- 2026年这些医疗新政将陆续落地
- 十个透析九个死?医生直言:尿毒症没到这个程度,无需透析
- 首例介入式脑机接口落地!三博脑科医疗+科技双轮破局
- 跨院区就诊更便捷!太原这所医院开通免费接驳车
- 糖尿病最该戒掉的6种食物!经常吃会慢慢“拖垮血糖”,别不听劝
- 医生提醒:跟肺癌患者一起吃饭,一定要注意5件事,千万别忽视!
- 集采药进药店再出硬招!一省明确,引导患者买非中选药将追责!
- 半夜潮热哭到天亮?藏在后半辈子里的幸福,石膏 竹茹 玉竹
- 1975年卯兔注意了:51岁有个劫,1月得守住这5样东西